Unerwünschte Ereignisse berichten:
Unerwünschte Ereignisse müssen der CSL Vifor Group gemeldet werden.
pv.vif@viforpharma.com

I am practicing from:

Austria

Austria

Belgium

Germany

Ireland

Italy

Netherlands

Portugal

Spain

Switzerland
Other
I am residing in:

Austria

Austria

Belgium

Germany

Ireland

Italy

Netherlands

Portugal

Spain

Switzerland
Other

Bitte verwenden Sie als Benutzernamen die E-Mail Adresse, welche Sie bei der Registration angegeben hatten. Falls Sie das Passwort vergessen haben, können Sie sich einen Reaktivierungslink zustellen lassen. Alternativ ist für bereits registrierte Health Professionals auch eine Anmeldung mit der HPC-Card von FMH oder pharmaSuisse möglich.
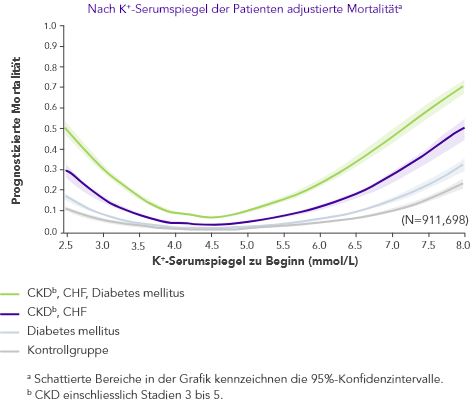
Hyperkaliämie, darunter sind K+-Serumspiegel >5.0 mmol/L zu verstehen, ist eine schwerwiegende Erkrankung, die mit hoher Morbidität und Mortalität assoziiert ist1–6
Unerwünschte Ereignisse müssen der CSL Vifor Group gemeldet werden.
pv.vif@viforpharma.com
![]()
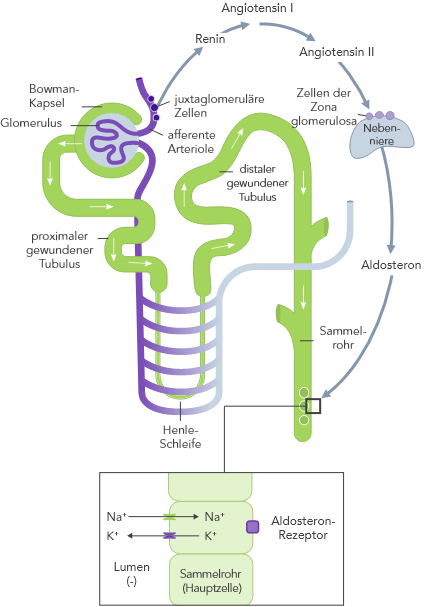
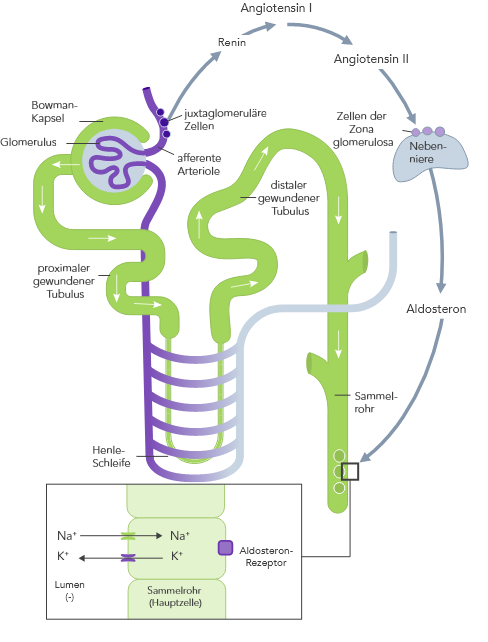
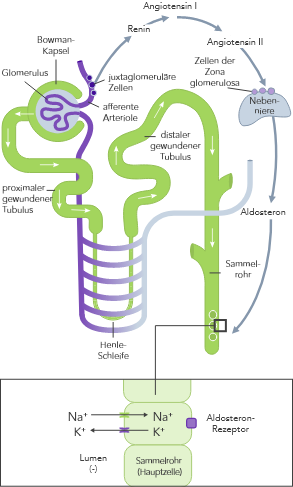
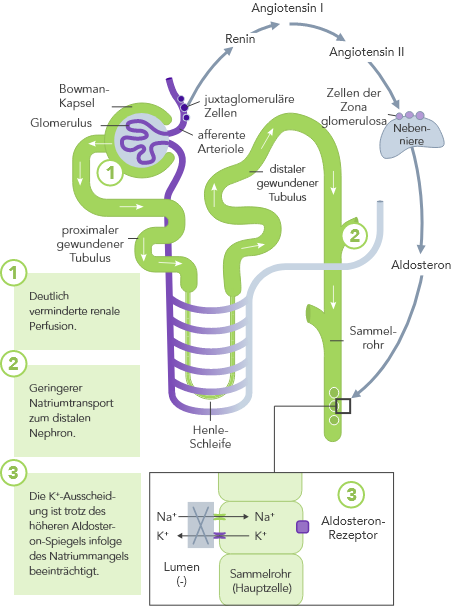
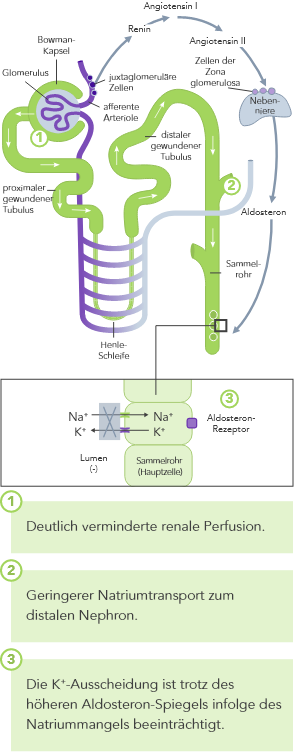
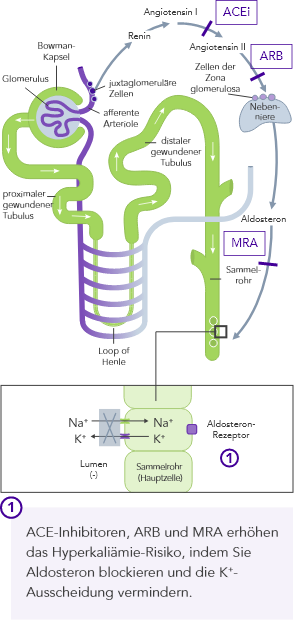
Die K+-Homöostase wird durch lang- und kurzfristig wirkende Mechanismen gesteuert.7,10
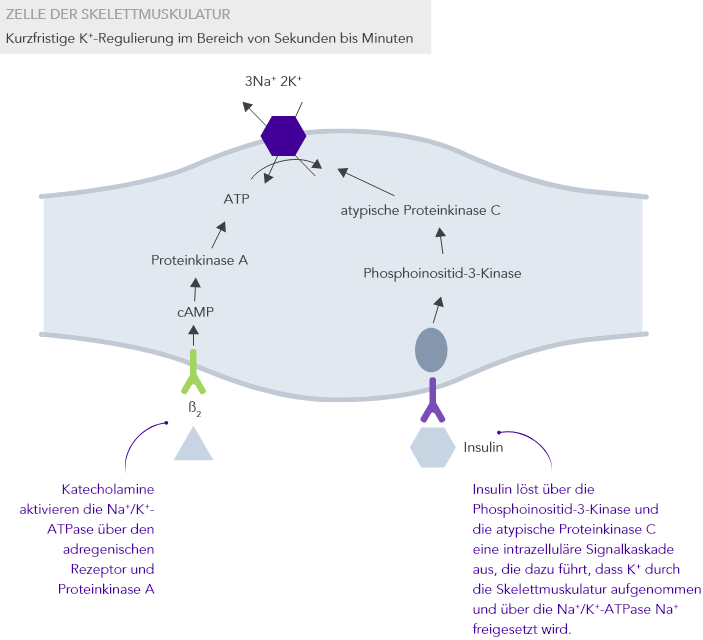
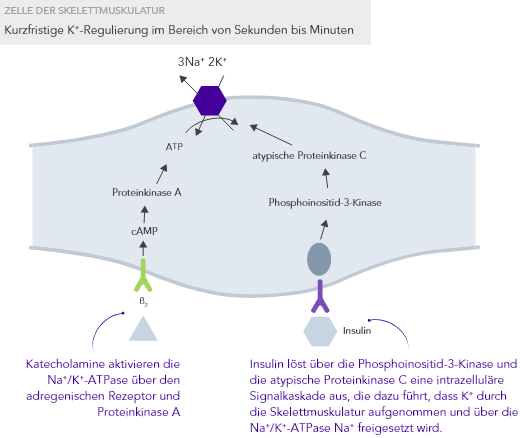
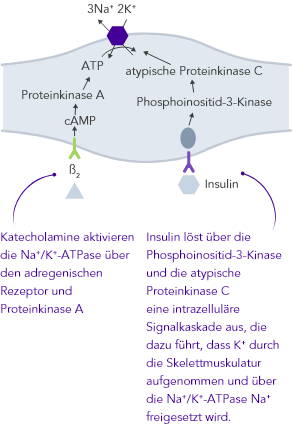
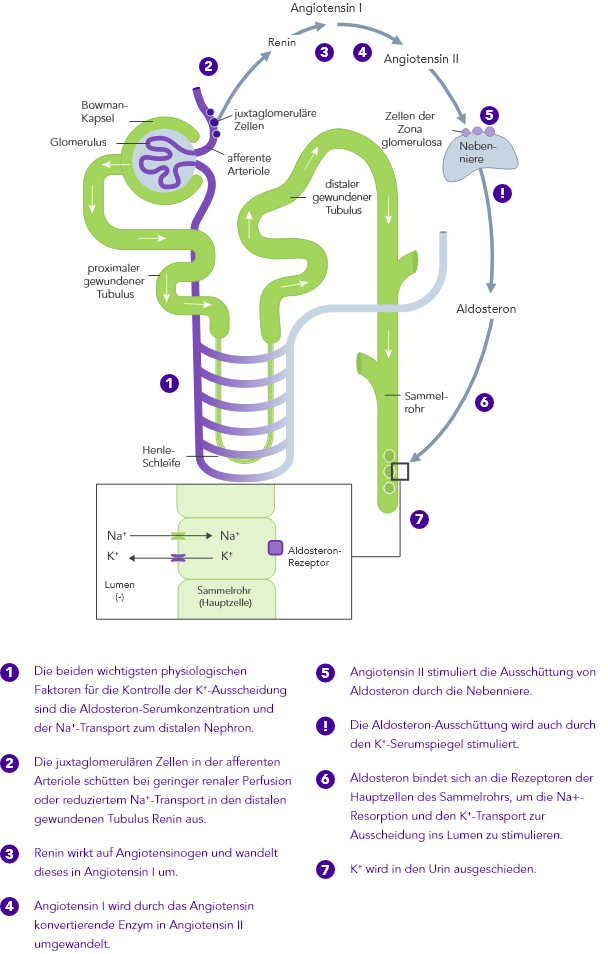
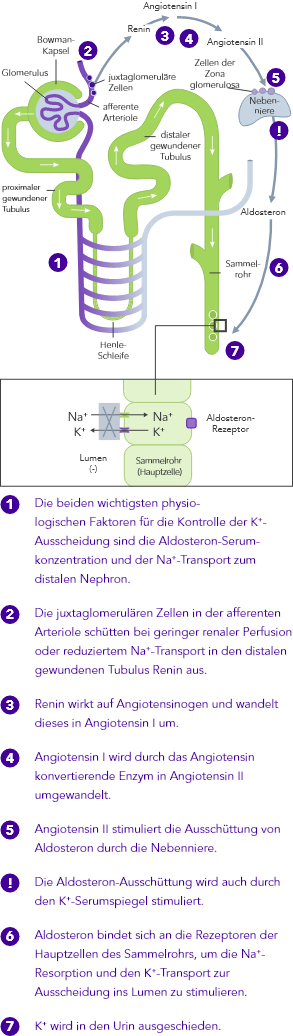
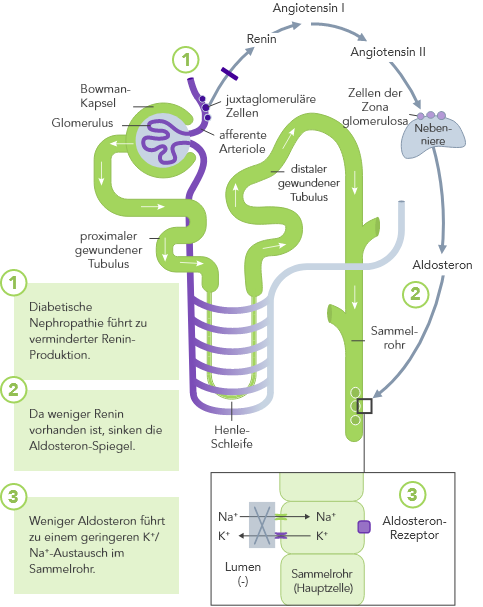
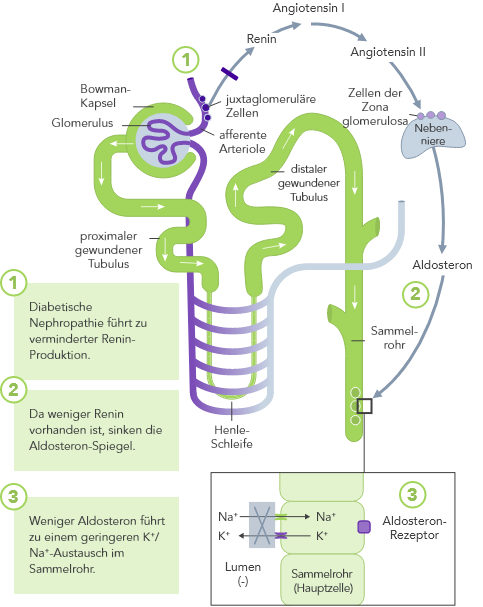
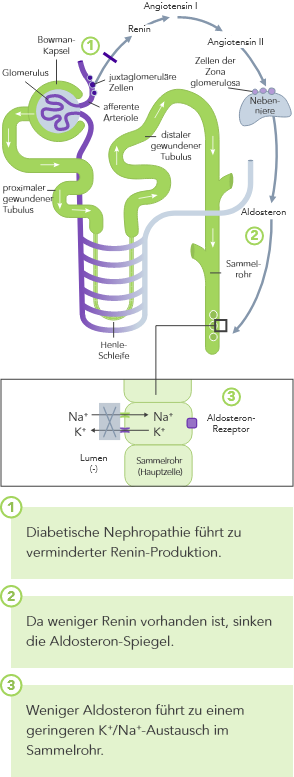
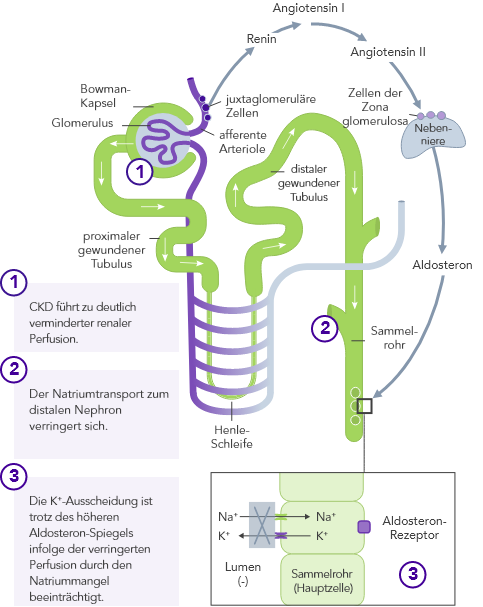
Chronische Niereninsuffizienz
Bei CKD ist die K+-Homöostase, die im Wesentlichen auf der Ausscheidung von K+ über den Urin basiert, gestört. Die Folge kann Hyperkaliämie sein.
Herzinsuffizienz
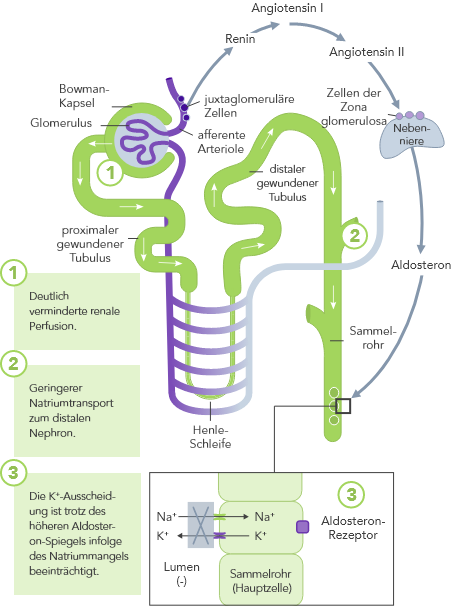
Bei HF ist das RAAS hochreguliert, die renale Perfusion ist vermindert und aufgrund der Einnahme von Diuretika wird oftmals Na+ ausgeschieden.
Diabetes mellitus
Aufgrund der zu geringen Insulin-stimulierten K+-Aufnahme der Skelettmuskulatur über die Na+/K+-Pumpe.
Alter
Die altersabhängige Abnahme der verfügbaren Nephrone erhöht das Hyperkaliämie-Risiko weiter.
Medikamente
Die Einnahme von RAAS-Inhibitoren, Betablockern und Aldosteron-Antagonisten kann den K+-Spiegel erhöhen.
Sport
Da die Skelettmuskulatur das grösste K+-Reservoir im Körper darstellt, kann sich der K+-Spiegel während des Sports deutlich erhöhen und Werte bis zu rund 8 mmol/L erreichen.
K+-Aufnahme
Orale K+-Aufnahme in Verbindung mit reduzierter K+-Ausscheidung kann das Hyperkaliämie-Risiko erhöhen.
Hyperkaliämie ist eine der klinisch wichtigsten Elektrolytstörungen und eine ernste Erkrankung, die mit erhöhter Mortalität und hohen Hospitalisierungsraten assoziiert ist.1,3,4,6
Eine gezielte Untersuchung der Krankenakten von 1‘457 Hyperkaliämie-Patienten in fünf europäischen Zentren ergab, dass Hyperkaliämie für über ein Drittel der Hospitalisierungen innerhalb eines 12-Monats-Zeitraums verantwortlich war.6

36%
aufgrund von
Hyperkaliämie
![]()
1,457
Patienten
![]()
72%
mit arteriellen
Hypertonie
![]()
68%
mit CKD
![]()
40%
mit HF
![]()
36%
mit Typ-2
Diabetes
![]()
60.5%
mit RAAS-
Inhibitoren
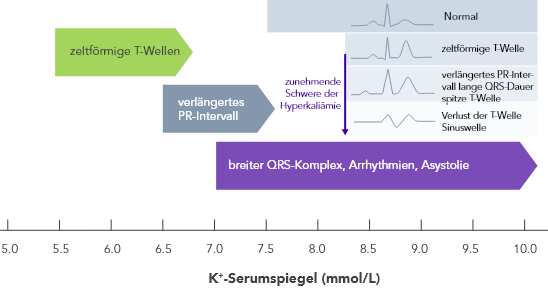
Hyperkaliämie kann sich bei verschiedenen Patienten stark unterschiedlich auswirken.15 Die Symptome können mild und unspezifisch sein (z. B. Muskelschwäche, Zuckungen, Krämpfe, Übelkeit, Erbrechen) und bis zu Arrhythmien, Herzrasen, Schwindelgefühl und Ohnmacht bis hin zum plötzlichen Herztod reichen.3,16
Die Schwere des klinischen Erscheinungsbilds korreliert im Allgemeinen mit der Schwere der Hyperkaliämie.2 Physiologische Anpassung, strukturelle Herzerkrankungen, die Einnahme von Medikamente sowie die Schwere anderer Erkrankungen können die Toxizitätsschwelle bei Hyperkaliämie-Patienten jedoch absenken oder anheben.17

Eine wichtige Erkenntnis ist, dass Hyperkaliämie oft asymptomatisch verläuft, bis der Patient ernsthafte Folgen bemerkt.2,16 EKG-Veränderungen liegen nicht immer vor, können sich jedoch sehr schnell und ohne Vorwarnung entwickeln, so dass Hyperkaliämie mit EKG-Veränderungen einen echten medizinischen Notfall darstellt.2
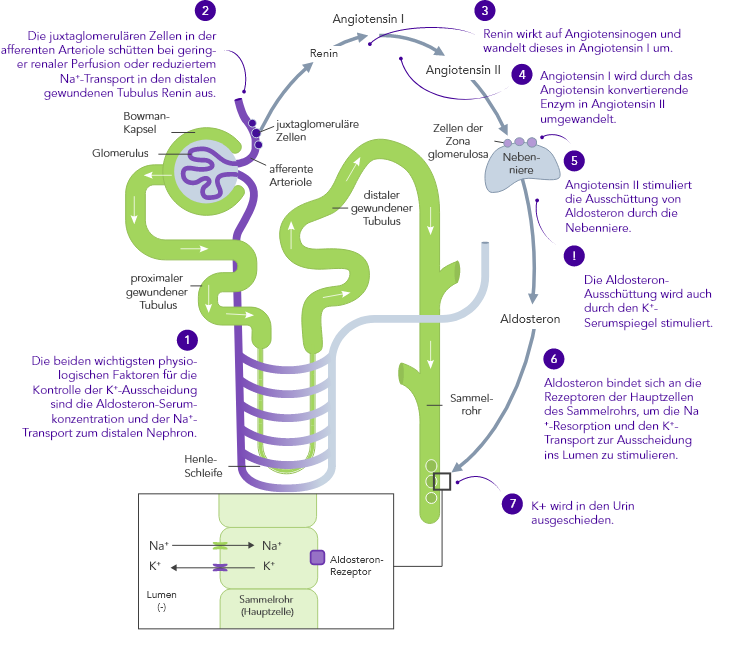
CKD ist der wichtigste Risikofaktor für Hyperkaliämie.
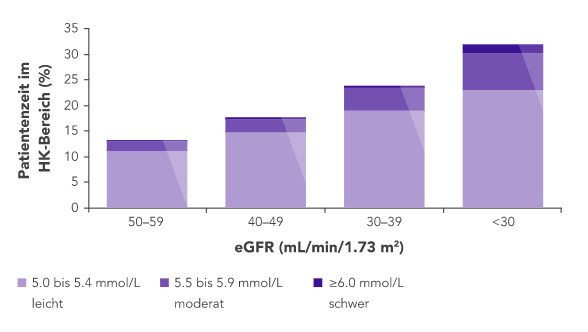
Bei CKD-Patienten ist die Fähigkeit zur K+-Homöostase infolge der reduzierten GFR beeinträchtigt, wodurch das Hyperkaliämie-Risiko ansteigt.






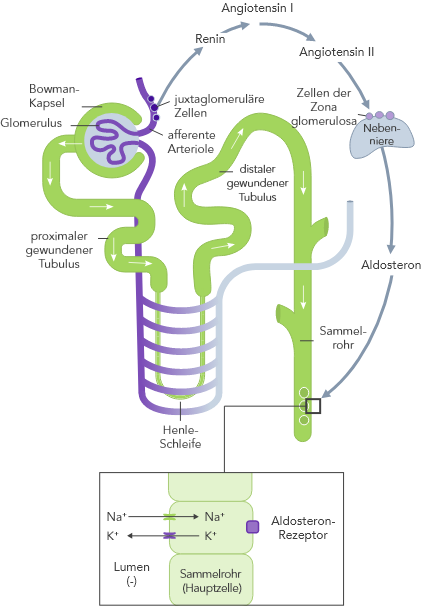
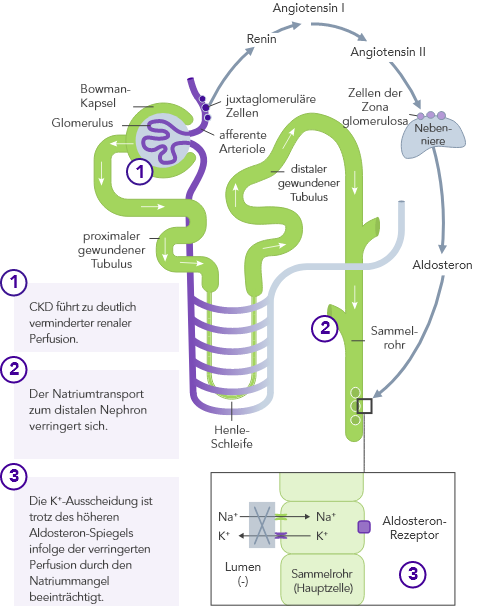
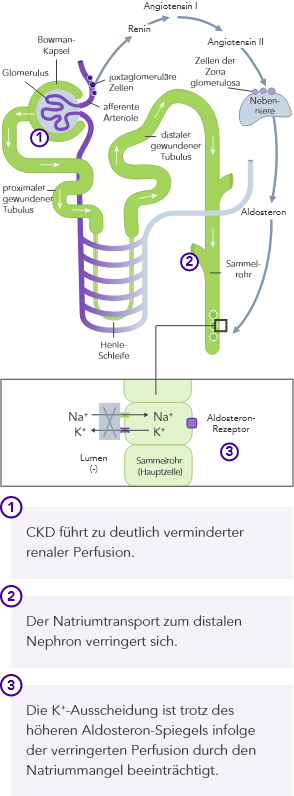
Chronische Hyperkaliämie muss kontinuierlich behandelt werden, um die zugrunde liegenden Störungen des K+-Gleichgewichts zu korrigieren.21
Hyperkaliämie-Symptome können sehr schnell einsetzen22 und müssen dann schnellstens behandelt werden.
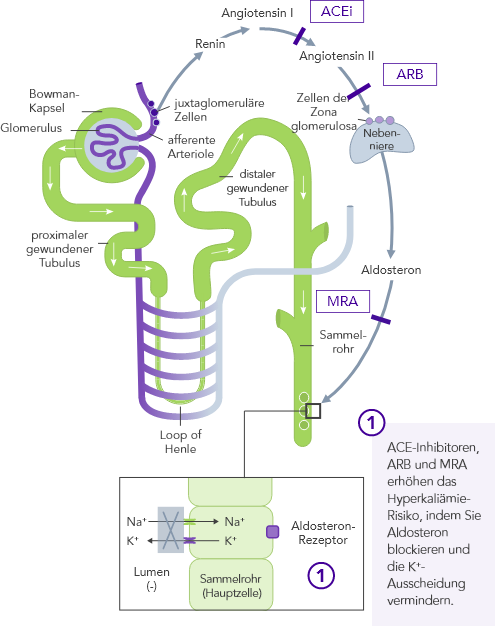
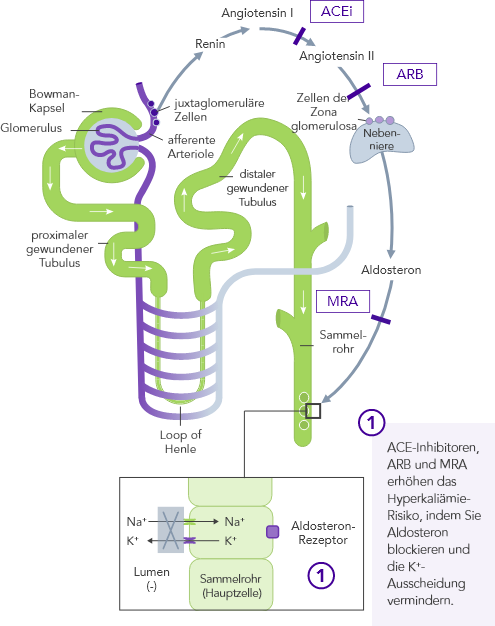
Bei Hyperkaliämie wird oftmals die Behandlung mit RAAS-Inhibitoren heruntergefahren oder abgesetzt, was zu schlechten Behandlungsergebnissen bei CKD-Patienten führt.25,26
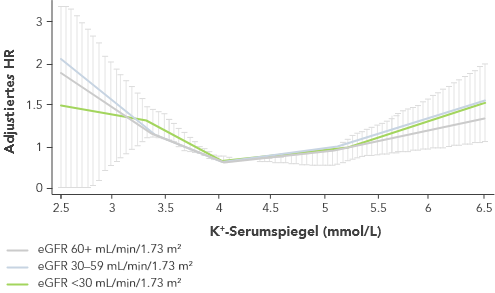
Fast vier von zehn Patienten mit HF entwickeln eine Hyperkaliämie.27,28
Viele durchleben rezidivierende Episoden, wobei die Zeit zwischen den Episoden immer kürzer wird.27
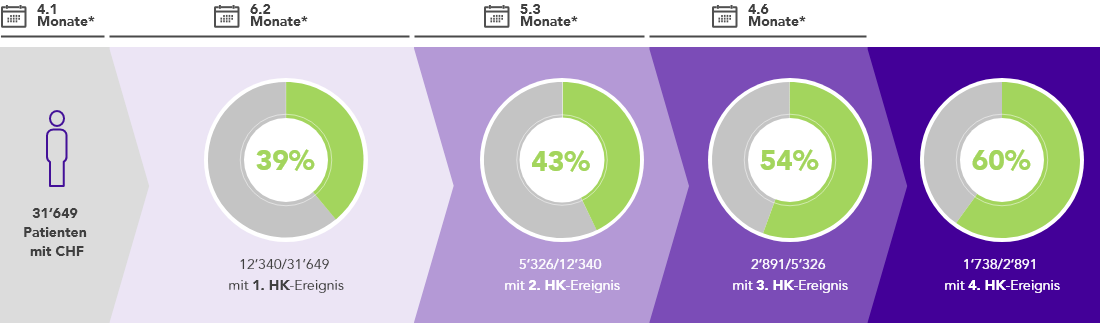
* Mediane Nachbeobachtungszeit.
HF-Patienten sind durch Hyperkaliämie gefährdet, da bei rund einem Drittel bis der Hälfte dieser Patienten die Nierenfunktion gestört ist (eGFR < 60 mL/min/1.73 m2).29






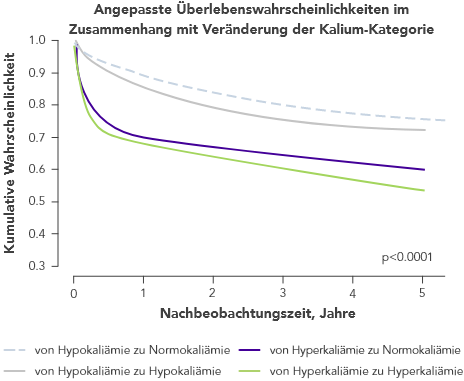
Selbst ein geringer Anstieg des K+-Spiegels kann das Sterberisiko erhöhen
Hyperkaliämie-Symptome können sehr schnell einsetzen22 und müssen dann schnellstens behandelt werden.
Bei Hyperkaliämie wird oftmals die Behandlung mit RAAS-Inhibitoren heruntergefahren oder abgesetzt, was zu schlechten Behandlungsergebnissen bei CKD-Patienten führt.25,26
ACE, Angiotensin-II-konvertierendes Enzym; ARB, Angiotensin-II-Rezeptor-Blocker; cAMP, zyklisches Adenosinmonophosphat; KI, Konfidenzintervall; CKD, Chronischer Niereninsuffizienz (chronic kidney disease); EKG, Elektrokardiogramm; (e)GFR, (geschätzte) glomeruläre Filtrationsrate; HF, Herzinsuffizienz (heart failure); HK, Hyperkaliämie; K+, Kalium-Ionen; mmol/L, Millimol pro Liter; MRA, Mineralocorticoid-Rezeptor-Antagonist; Na+, Natrium-Ionen; RAAS, Renin−Angiotensin−Aldosteron System
aSchattierte Bereiche in der Grafik kennzeichnen die 95%-Konfidenzintervalle.
bCKD einschliesslich Stadien 3 bis 5.
1. Di Lullo L, et al. Cardiorenal Med 2019;9(1):8−21. 2. Rastegar A, Soleimani M. Postgrad Med J 2001;77(914):759−64. 3. Kjeldsen KP, Schmidt TA. Eur Heart J 2019;21(Suppl A):A2−A5. 4. Collins AJ, et al. Am J Nephrol 2017;46(3):213−21. 5. Kovesdy CP, et al. Eur Heart J 2018;39(17):1535−42. 6. Rossignol P, et al. Clin Kidney J 2020;13:714−9. 7. Clase CM, et al. Kidney Int 2020;97(1):42−61. 8. Youn JH, McDonough AA. Annu Rev Physiol 2009;71:381−401. 9. Palmer BF. Clin J Am Soc Nephrol 2015;10(6):1050−60. 10. Palmer BF. N Engl J Med 2004;351:585−92. 11. Mathialahan T, et al. J Pathol 2005;206:46−51. 12. Rosano GMC, et al. Eur Heart J Cardiovasc Pharmacother 2018;4(3):180−8. 13. Tromp J, van der Meer P. Eur Heart J 2019;21(Suppl A):A6−A11. 14. Palmer BF. In: Kimmel PL, Rosenberg M (Eds). 2015:386−7. 15. Welch A, et al. Nephrol Dial Transplant 2013;28(1):15−16. 16. Kraft MD, et al. Am J Health Syst Pharm 2005;62(16):1663−82. 17. Montford JR, Linas S. J Am Soc Nephrol 2017;28(11):3155−65. 18. Kashihara N, et al. Kidney Int Rep 2019;4(9):1248−60. 19. Einhorn LM, et al. Arch Intern Med 2009;169(12):1156−62. 20. Luo J, et al. Clin J Am Soc Nephrol 2016;11(1):90−100. 21. Kim GH. Electrolyte Blood Press 2019;17(1):1−6. 22. Dasgupta A. E-Journal of Cardiology Practice 2016;14, No 13. https://www.escardio.org/Journals/E-Journal-of-Cardiology-Practice/Volume-14/fourteen-thirteen. 23. Betts KA, et al. Kidney Int Rep 2018;3(2):385−93. 24. Provenzano M, et al. J Clin Med 2018;7:499. DOI:10.3390/jcm7120499. 25. Epstein M, et al. Am J Manag Care 2015;21(11 Suppl):S212−S220. 26. Yildirim T, et al. Ren Fail 2012;34(9):1095−9. 27. Thomsen RW, et al. J Am Heart Assoc 2018;7(11):e008912. 28. Savarese G, et al. JACC Heart Fail 2019;7(1):65−76. 29. Shlipak MG. Ann Intern Med 2003;138(11):917−24. 30. Núñez J, et al. Circulation 2018;137:1320–30. 31. Lund LH, Pitt B. Eur J Heart Fail 2018;20:931–2. 32. Martens P, et al. Acta Cardiol 2020; doi: 10.1080/00015385.2020.1771885.